患者,男性,45岁,高血压3年,血压150/95mmHg,同时患有糖尿病。该患者高血压应诊断为()。
A.高血压Ⅰ级,低危组
B.高血压Ⅰ级,高危组
C.高血压Ⅰ级,中危组
D.高血压Ⅰ级,极高危组
E.高血压Ⅱ级,低危组
参考答案:B
解析:
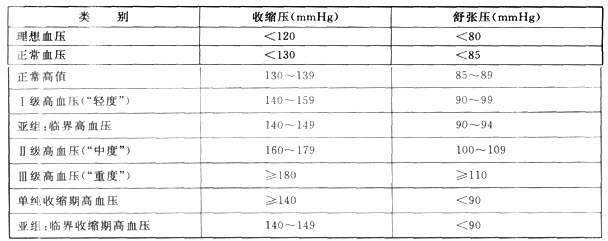
[解题思路] 根据国际统一标准,高血压的分级:Ⅰ级血压为140~159/90~99mmmHg;Ⅱ级血压为160~179/100~109mmHgⅢ级血压≥180/110mmHg。本题血压150/95mmHg属于工级高血压,又根据高血压病者有无心血管疾病的危险因素与靶器官损害情况,将其分为低、中、高、极高危4个组。其中合并糖尿病者,不论血压在何水平,有无其他心血管疾病危险因素均属于高危组。
[命题规律] 考查“高血压病的分级诊断”。必须掌握。
[知识拓展]
(1)诊断标准:高血压的定义是指体循环动脉收缩压和(或)舒张压的持续升高。我国采用国际上统一的标准,即收缩压≥140mmHg和(或)舒张压≥90mmHg即诊断为高血压,可进一步分为高血压第1,2,3级。
(2)药物治疗:目前常用降压药物可归纳为六大类:即利尿药、β受体阻滞药、钙通道阻滞药、血管紧张素转换酶(ACE)抑制药、α受体阻滞药及血管紧张素Ⅱ受体阻滞药。
①常用降压药物
利尿药(diuretics):利尿药使细胞外液容量降低、心排血量降低,并能通过利钠作用使血压下降。
降压作用缓和,服药2~3周后作用达高峰,适用于轻、中度高血压,尤其适用于老年人收缩期高血压及心力衰竭伴高血压的治疗。可单独用,并更适宜与其他类降压药合用。有嚷嗪类、襻利尿药和保钾利尿药三类。噻嗪类应用最普遍,但长期应用可引起血钾降低及血糖、血尿酸、血胆固醇增高,糖尿病及高脂血症患者宜慎用,痛风患者禁用;保钾利尿药可引起高血钾,不宜与ACE抑制剂合用,肾功能不全者禁用;襻利尿药利尿迅速,肾功能不全者应用较多,但过度作用可致低血钾、低血压。另有制剂吲达帕胺,同时具有利尿及血管扩张作用,能有效降压而较少引起低血钾。
β受体阻滞药:β受体阻滞药的降压机制尚未完全明了。血管β受体阻滞虽可使α受体作用相对增强,周围血管阻力增加,不利于降压,但β受体阻滞后可使心排血量降低。抑制肾素释放并通过交感神经突触前膜阻滞使神经递质释放减少,从而使血压降低。β受体阻滞药降压作用缓慢,1~2周起作用,适用于轻、中度高血压,尤其是心率较快的中青年患者或合并有心绞痛、心肌梗死后的高血压患者。
β受体阻滞药对心肌收缩力、房室传导及窦性心律均有抑制,可引起血脂升高、低血糖、末梢循环障碍、乏力及加重气管痉挛。因此对下列疾病不宜用:充血性心力衰竭、支气管哮喘、糖尿病、病态窦房结综合征、房室传导阻滞、外周动脉疾病。冠心病患者长期用药后不宜突然停用,因可诱发心绞痛;由于抑制心肌收缩力,也不宜与维拉帕米等合用。
钙通道阻滞药(CCB);钙通道阻滞药由一大组不同类型化学结构的药物所组成,其共同特点是阻滞钙离子L型通道,抑制血管平滑肌及心肌钙离子内流。从而使血管平滑肌松弛、心肌收缩力降低,使血压下降。CCB有维拉帕米、地尔硫及二氢吡啶类三组药物。前两组药物除抑制血管平滑肌外,并抑制心肌收缩及自律性和传导性,因此不宜在心力衰竭、窦房结功能低下或心脏传导阻滞患者中应用。二氢吡啶(如硝苯地平)类近年来发展迅速,其作用以阻滞血管平滑肌钙通道为主,因此对心肌收缩力、自律性及传导性的抑制少,但由于血管扩张。引起反射性交感神经兴奋,可引起心率增快、充血、潮红、头痛、下肢水肿等。上述副作用主要见于短作用制剂,其交感激活作用对冠心病事件的预防不利,因此不宜作为长期治疗药物应用。近年来二氢吡啶类缓释、控释或长效制剂不断问世,使上述副作用显著减少,可用于长期治疗。钙通道阻滞药降压迅速,作用稳定为其特点,可用于中、重度高血压的治疗。尤适用于老年人收缩期高血压。
血管紧张素转换酶抑制药:血管紧张素转换酶抑制药是近年来进展最为迅速的一类药物。降压作用是通过抑制,ACE使血管紧张素Ⅱ生成减少,同时抑制激肽酶使缓激肽降解减少,两者均有利于血管扩张,使血压降低。ACE抑制药对各种程度高血压均有一定降压作用,对伴有心力衰竭、心室扩大、心肌梗死后、糖耐量减低或糖尿病肾病蛋白尿等并发症的患者尤为适宜。高血钾、妊娠、肾动脉狭窄患者禁用,最常见的不良反应是干咳,可发生于10%~20%患者中,停用后即可消失。引起干咳原因可能与体内激肽增多有关。
血管紧张索Ⅱ受体阻滞药:血管紧张素Ⅱ受体阻滞药通过对血管紧张素Ⅱ受体的阻滞,可较ACE抑制药更充分有效地阻断血管紧张素对血管收缩、水、钠潴留及细胞增生等不利作用。适应证与ACE抑制药相同,但不引起咳嗽反应为其特点。血管紧张素Ⅱ受体阻滞药降压作用平稳,可与大多数降压药物合用(包括ACE抑制药)。
α受体阻滞药(alpha blocker):α受体阻滞药分为选择性及非选择性两类。非选择性类如酚妥拉明,除用于嗜铬细胞瘤外,一般不用于治疗高血压。选择性α1受体阻滞药通过对突触后α1受体阻滞,对抗去甲肾上腺素的动静脉收缩作用,使血管扩张、血压下降。本类药物降压作用明确,对血糖、血脂代谢无副作用为其优点,但可能出现直立性低血压及耐药性,使应用受到限制。
其他:包括中枢交感神经抑制药如可乐定、甲基多巴;周围交感神经抑制刺如胍乙啶、利舍平;直接血管扩张药如肼屈嗪(肼苯达嗪)、米诺地尔(长压定)等。副作用较多且缺乏心脏、代谢保护,因此不适宜于长期服用。中草药复方制剂不推荐为一线用药。
②用药选择
凡能有效控制血压并适宜长期治疗的药物就是合理的选择,包括不引起明显的副作用,不影响生活质量等。
合并心力衰竭者,宜选择ACE抑制剂、利尿药。
老年人收缩期高血压者,宜选择利尿药、长效二氢吡啶类钙通道阻滞药。
合并糖尿病、蛋白尿或轻、中度肾功能不全者、《非肾血管性),可选用ACE抑制药。
心肌梗死后的患者,可选择无内在拟交感作用的β受体阻滞药或ACE抑制药(尤其伴收缩功能不全者)。对稳定型心绞痛患者,也可选用钙通道阻滞药。
对伴有脂质代谢异常的患者可选用α1受体阻滞药,不宜用β受体阻滞药及利尿药。
伴妊娠者,不宜用ACE抑制药、血管紧张素Ⅱ受体阻滞药,可选用甲基多巴。
对合并支气管哮喘、抑郁症、糖尿病患者不宜用β受体阻滞药;痛风患者不宜用利尿药,合并心脏起搏传导障碍者不宜用p受体阻滞药及非二氢吡啶类钙通道阻滞药。
③降压目标和应用方法
由于血压水平与心、脑、肾并发症发生宰呈线形关系,因此,有效的治疗必须使血压降至正常范围,即降到140/90mmHg以下,老年人也以此为标准,对于中青年患者(<60岁),高血压合并糖尿病或肾脏病变的患者,治疗应使血压降至130/85mmHg以下。原发性高血压诊断一旦确立,通常需要终身治疗(包括非药物治疗)经过降压药物治疗后,血压得到满意控制,可以逐渐减少降压药的剂量,但一般仍;需长期服药,中止治疗后高血压仍复发。此外,长期服药治疗者突然停药可发生停药综合征,即出现血压迅速升高,交感神经活性增高的表现如心悸、烦躁、多汗、心动过速等;合并冠心病者,可出现心肌缺血发作及严重心律失常。
对于轻、中度高血压患者宜从小剂量或一般剂量开始,2~3周后如血压未能满意控制可增加剂量或换用其他类药,必要时可用2种或2种以上药物联合治疗。较好的联合用药方法有:利尿药与β受体阻滞药,利尿药与ACE抑制剂或血管紧张素Ⅱ受体阻滞药,钙通道阻滞药(--氢吡啶类)与β受体阻滞药,钙通道阻滞药与ACE抑制药,α与β受体阻滞药。联合用药可减少每种用药剂量,减少副作用而降压作用增强。
要求在白昼及夜间稳定降压,可用动态血压方法检测。
尽可能用每日1片的长效制剂,便于长期治疗且可减少血压波动。
(3)恶性高血压的病理和临床特点 1%~5%的中、重度高血压患者可发展为恶性高血压,其发病机制尚不清楚,可能与不及时治疗或治疗不当有关。病理上以肾小动脉纤维素样坏死为突出特征。
临床特点:发病较急骤,多见于中、青年;
血压显著升高,舒张压持续≥130mmHg;
头痛、视力模糊、眼底出血、渗出和视盘水肿,
肾脏损害突出,表现为持续蛋白尿、血尿及管型尿,并可伴肾功能不全;
进展迅速,如不给予及时治疗,预后不佳,可死于肾衰竭,脑卒中或心力衰竭。
(4)高血压脑病的发病机制和临床表现
高血压脑病是指在高血压病程中发生急性脑血液循环障碍,引起脑水肿和颅内压升高而产生的临床征象。发生机制可能为过高的血压突破了脑直管的自身调节机制,导致脑灌注过多,液体渗入脑血管周围组织,引起脑水肿。临床表现有严重头痛、呕吐、神志改变,较轻者可仅有烦躁、意识模糊,严重者可发生抽搐、昏迷。
